management of acute stroke in the emergency department · management of acute stroke in the...
-
Upload
truongdieu -
Category
Documents
-
view
220 -
download
0
Transcript of management of acute stroke in the emergency department · management of acute stroke in the...

management of acute stroke in the emergency department
Pr. Yves Vandermeeren, MD, PhD
Neurology Department
Stroke Unit


CHU UCL NAMUR
stroke : a devastating condition
3rd leading cause of death in most countries
one of the leading causes of long-term disability
1st cause of long-term disability in western countries
~ 19.000 -20.000 strokes / year
~ 9.000 deaths
~ 6.000 new impaired stroke patients
Belgium

CHU UCL NAMUR
stroke : a devastating condition
80 %
10 % 10 %
ischemic stroke
intracerebral haemorrhage (ICH)
subarachnoid haemorrhage (SAH)
NB. haemorrhagic stroke : up to 50% in Asia

CHU UCL NAMUR
pathophysiology of stroke ischemic stroke
Muir et al., Lancet Neurology
2006;5;755-768
Nighoghossian, Lett Neurol 2006;2;20-24

CHU UCL NAMUR
the mantra : time is brain
Saver. Stroke 2006; 37: 263-266
pathophysiology of stroke


CHU UCL NAMUR
acute stroke : clinical diagnosis
FAST
sudden onset

CHU UCL NAMUR
acute stroke : clinical diagnosis


CHU UCL NAMUR
acute stroke
Goyal et al. Ann Neurology 2015
“ the (endovascular)
management of
acute stroke is a
team sport ”
T
E
A
M
W
O
R
K

CHU UCL NAMUR
acute stroke management : fast track time is brain / chain of survival
© Prof. Markku Kaste Dptmt of Neurology Helsinki University Central Hospital

CHU UCL NAMUR
time is brain / chain of survival
@ home, if stroke is the most likely diagnosis :
aspirin (ASA)
low molecular weight heparin
paracetamol
blood pressure lowering drug
0° supine position (flat)
oxygen
anti-emetic
haemorrhagic ? thrombolysis ?
haemorrhagic ? thrombolysis ?
if fever (unlikely early)
impaired cerebral hemodynamic
impaired cerebral hemodynamic ( 30°)
if severe stroke
if needed
acute stroke management : fast track

CHU UCL NAMUR
time is brain / chain of survival
fast-track in the emergency room
stroke units / in-hospital
ESO-Guidelines for Management of Ischemic Stroke 2008
acute stroke management : fast track

CHU UCL NAMUR
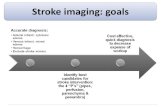
acute stroke : brain imaging
CT-scanner MRI
working horse for several reasons: cheap
available 24/24 h
fast
no contra-indication
ischemic ≠ haemorrhagic
exclusion other causes
CT + CTA = sufficient for
thrombolysis & THROMBECTOMY
brain CT is often negative small lesions
hyperacute phase
patient irradiation
increasing interest : hyperacute phase : OK
more information
physiological information :
“brain time rather than clock time”
no irradiation
“ultra-fast” MRI protocols ?
wake-up stroke
still too slow, less accessible
contra-indications (pacemaker….)

CHU UCL NAMUR
thrombolysis Nighoghossian, Lett Neurol 2006;2;20-24
acute stroke : recanalization

CHU UCL NAMUR
thrombolysis
n. spared / 1.000 NNT
i.v. tPA 143 3 - 7
stroke unit 50 20
aspirine 12 83
alteplase = recombinant tissue plasminogen activator (rt-PA)
100 treated patients : change in outcomes that will occur with tPA rather than placebo
Savers et al., Stroke 2010;41;2381-2390
acute stroke : recanalization

CHU UCL NAMUR
acute stroke : recanalization
IV recombinant tissue plasminogen activator (rt-PA), Actilyse® the odds of a
favourable outcome @ 3 months by eight times (x 8) if given within 90 min of onset,
by twice (x 2) within 91–180 min
case fatality is not affected if given up to 270 minutes, but thereafter
haemorrhagic transformation associated with age & large infarcts
the sooner rt-PA is given, the greater the benefit
benefits up to 4.5 h (demonstrated by RCTs; large randomised clinical trials (RCTs))
0.9 mg/kg (10% IV bolus, then 90% continuous IV injection over 1 hour)
Cordonnier & Leys, Pract Neurol, 2008; 8: 263-272

CHU UCL NAMUR
modified Rankin Scale (mRS)
the Rankin scale is a global outcomes rating scale for post-stroke patients (Rankin, 1957) subjective grades based on level of independence with reference to pre-stroke activities
mRS description
6 dead
5 severe disability; bedridden, incontinent, requiring constant nursing care & attention
4 moderately severe disability; unable to walk without assistance & unable to attend to own bodily needs without assistance
3 moderate disability; requiring some help, but able to walk without assistance
2 slight disability; unable to carry out all previous activities, but able to look after own affairs without assistance
1 no significant disability despite symptoms; able to carry out all usual duties & activities
0 no symptoms at all

CHU UCL NAMUR
thrombolysis
> 4,5 tim
NNT 3 NNT 7
NNT 14
Hacke et al., Lancet 2004 ; 363: 768-774
acute stroke : recanalization

CHU UCL NAMUR
thrombolysis
alteplase = recombinant tissue plasminogen activator (rt-PA)
100 treated patients : change in outcomes that will occur with tPA rather than placebo
Savers et al., Stroke 2010;41;2381-2390
acute stroke : recanalization
n. spared / 1.000 NNT
i.v. tPA 0 – 90 min 2,8
i.v. tPA 90 – 180 min
7
stroke unit 50 20
aspirine 12 83

CHU UCL NAMUR
the mantra : time is brain
Saver. Stroke 2006; 37: 263-266
acute stroke : recanalization

CHU UCL NAMUR
I.V. thrombolysis: door-to-needle time (Mont-Godinne, RAVC)
acute stroke : recanalization
hours
0,00
0,50
1,00
1,50
2,00
jan-mars2014
avr-juin2014
juill-sept2014
oct-déc2014
jan-mars2015
avr-juin2015
juill-sept2015
oct-déc2015
jan-mars2016
avr-juin2016
juill-sept2016
oct-déc2016
moyenne
médiane
1st thrombectomy
TARGET: door-to-needle time < 20 min

CHU UCL NAMUR
thrombolysis
i.v. thrombolysis exclusion criteria
bedside exclusion criteria :
history of ICH
stroke / severe craniocerebral deficit < 3 months
major surgery < 14 d
bleeding GI / urinary tract < 21 d
arterial puncture @ non-compressible site < 7 d
? dementia / severe functional deficit (mRS ≥ 3) ?
? time of symptom onset unknown ? WAKE-UP ?
false bedside exclusion criteria :
age > 80
minor / rapidly improving symptoms
seizure at onset
treatment with (oral) anticoagulants
( only if INR > 1.5 ) … ? DOACs ??
acute stroke : recanalization

CHU UCL NAMUR
acute stroke : recanalization

CHU UCL NAMUR
acute stroke : recanalization thrombectomy
Prabhakaran et al., JAMA 2015
thromboaspiration
Turk et al. J N-Intervent Surg 2013;0:1–7

CHU UCL NAMUR 27
thrombectomie : technique Indications :
Démonstration d’un(e) thrombus/embole artériel intracrânien en imagerie (Angio-)CT ou IRM. AVC carotidien : < 6 heures AVC basilaire : < 12 heures
Critères d’inclusion :
1. Pas de réponse clinique (çàd : score NIHS diminuant d’au moins 2 points) 1h après le début d’une thrombolyse IV au tPA (« bridging »).
2. Occlusion ACM M1 ou M2. 3. Occlusion carotidienne interne niveau segment T. 4. Occlusion basilaire. 5. Contre-indication à une thrombolyse IV (?)
… selon évaluation du rapport bénéfice/risque
Technique : En 2015: « Stent retriever » vs « Thrombo-aspiration » (Penumbra®)
• sous AL > AG – abord AFC (ou huméral) • +/- associé à une thrombolyse IV ou IA ?

CHU UCL NAMUR
NIH Stroke Scale (NIHSS)
a measure of the severity of symptoms associated with cerebral infarcts used as a quantitative
measure of neurological deficit post-stroke

CHU UCL NAMUR
modified Rankin Scale (mRS)
the Rankin scale is a global outcomes rating scale for post-stroke patients (Rankin, 1957) subjective grades based on level of independence with reference to pre-stroke activities
mRS description
6 dead
5 severe disability; bedridden, incontinent, requiring constant nursing care & attention
4 moderately severe disability; unable to walk without assistance & unable to attend to own bodily needs without assistance
3 moderate disability; requiring some help, but able to walk without assistance
2 slight disability; unable to carry out all previous activities, but able to look after own affairs without assistance
1 no significant disability despite symptoms; able to carry out all usual duties & activities
0 no symptoms at all

CHU UCL NAMUR
Mr MP, 61 ans
filière de soins AVC aigu, révision des cas : n° 1
facteurs de risque vasculaire :
hypertension traitée
hyperlipémie traitée
maladie coronarienne
antécédents neuro-cardiovasculaires :
cardiologiques : maladie coronarienne
neurologiques : aucun
traitement de prévention vasculaire :
aspirine
Belsar 40 mg
Lipitor 10 mg

CHU UCL NAMUR
Mr MP, 61 ans
heure de l’alerte : 06h00
PIT sur place : 06h10
heure d’arrivée aux Urgences MG : 07h32
door-to-scan time = 19 min
door-to-needle time = 40 min
door-to-KT time = 131 min
door-to-recanalisation time = 173 min
score NIHSS admission = 15
(hémiplégie D, aphasie, héminégligence)
score NIHSS post IV-rTPA = 15
lever normal, aphasie & hémiplégie D brutales
filière de soins AVC aigu, révision des cas : n° 1

CHU UCL NAMUR courtesy of Dr F. DEPREZ, CHU UCL Namur

CHU UCL NAMUR courtesy of Dr F. DEPREZ, CHU UCL Namur

CHU UCL NAMUR courtesy of Dr F. DEPREZ, CHU UCL Namur

CHU UCL NAMUR courtesy of Dr F. DEPREZ, CHU UCL Namur

CHU UCL NAMUR courtesy of Dr F. DEPREZ, CHU UCL Namur

CHU UCL NAMUR
score NIHSS admission = 15 (hémiplégie D, aphasie, héminégligence)
score NIHSS post IV-rTPA = 15
score NIHSS post-KT = 4
score NIHSS @ 24 h = 0
score NIHSS @ discharge = 0
independent, discharge @ home
score NIHSS @ 3 months = 0 [ discret tr. de la coordination fine ]
mRS @ 3 months = 1 [ qlqs difficulté écriture + attentionnelles ]
Mr MP, 61 ans
filière de soins AVC aigu, révision des cas : n° 1

CHU UCL NAMUR
MR CLEAN NEJM Jan 2015
thrombectomy
acute stroke : recanalization
ESCAPE NEJM Feb 2015
EXTEND-IA NEJM Feb 2015
REVASCAT NEJM April 2015
SWIFT-PRIME NEJM April 2015

CHU UCL NAMUR
thrombectomy
Prabhakaran et al., JAMA 2015
acute stroke : recanalization
mRS = modified Rankin Scale, TICI = Thrombolysis in Cerebral Infarction. Dotted lines = 95% CIs.

CHU UCL NAMUR
NNT n. spared / 1.000
thrombectomy w stent-retrievers 4 [ 2,6 – 6 ] [ ? ]
i.v. tPA 2,8 (0 – 90 min) – 7 143
stroke unit 20 50
aspirine (ASA) 83 12
acute stroke : recanalization

CHU UCL NAMUR

CHU UCL NAMUR
19 AVRIL 2014. - Arrêté Royal fixant les normes d'agrément pour le réseau `soins de l'accident vasculaire cérébral' Source : SANTE PUBLIQUE, SECURITE DE LA CHAINE ALIMENTAIRE ET ENVIRONNEMENT
Publication : 08-08-2014 Entrée en vigueur : 18-08-2014
http://www.ejustice.just.fgov.be/cgi_loi/change_lg.pl?language=fr&la=F&cn=2014041980&table_name=loi
courtesy of Pr. P. JANNE, CHU UCL Namur
~ 19.000 strokes / year
~ 9.000 deaths
~ 6.000 new impaired stroke patients
Belgium
Arrêté Royal 19/04/2014 : normes d'agrément pour le réseau ‘soins de l’AVC’

CHU UCL NAMUR
I. De quoi s’agit-il ? (1)
tout hôpital doit approuver un Protocole AVC et le diffuser en interne.
deux types de programmes de soins sont possibles (& cumulables):
1. programme de soins de base « soins aigus de l'AVC » (NIV.1)
2. programme de soins spécialisés
« soins de l‘AVC aigu impliquant des procédures invasives » (NIV.2)
procédures neurochirurgicales & endovasculaires (neuroRxI)
courtesy of Pr. P. JANNE, CHU UCL Namur

CHU UCL NAMUR
II. Programme de base « soins de l'AVC aigu »
critères pour le programme de base (NIV.1) :
1. infrastructure
2. expertise & effectifs médicaux et non médicaux requis
A. encadrement médical
1. 3 neurologues, (+ permanence)
2. 1 médecin spécialiste en physiothérapie
3. encadrement infirmier : au moins 1 ETP bachelier ou infirmier gradué ayant une compétence
attestée & actualisée avec au moins 5 années d'expérience en soins neurovasculaires, lequel
surveille l'unité en permanence. Par tranche entamée supplémentaire de 6 patients
hospitalisés, les soins infirmiers sont assurés par 1 ETP infirmier supplémentaire.
B. autre encadrement : kinésithérapeute, ergothérapeute, logopède, diététicien, psychologue,
assistant social ou infirmier social
courtesy of Pr. P. JANNE, CHU UCL Namur

CHU UCL NAMUR
III. Programme de soins spécialisé (1)
critères pour le programme spécialisé (NIV.2):
groupe cible & activités : , R\, suivi & neuro-revalidation
nature & contenu des soins : procédures endovasculaires & neurochirurgicales +
prévention 2aire précoce chez les patients atteints d'un AVC aigu
infrastructure & éléments environnementaux requis (sur site) :
1. TDM ou IRM de perfusion cérébrale disponible 24 h sur 24 et 7 js/7.
2. minimum 2 salles d’angiographie par soustraction digitalisée (DSA) affectées exclusivement au
programme de soins pour la radiologie diagnostique & interventionnelle équipée de détecteurs
à panneau plat (= salles modernes);
3. disponibilité permanente d'une salle d'op. pour des interventions neurochirurgicales urgentes;
4. + SMUR agréé, + Unité USI agréée, +…
courtesy of Pr. P. JANNE, CHU UCL Namur

CHU UCL NAMUR
expertise & effectifs médicaux et non médicaux requis
encadrement médical :
2 neurochirurgiens
1 radiologue interventionnel responsable de l'organisation
appelable en permanence
+ 1 anesthésie disponible à tout moment dans l'hôpital.
encadrement infirmier : avec compétence acquise et actualisée, et au moins 3 années d'expérience
en angiographie.
autre : 1 technicien à temps plein à l'hôpital, titulaire d'une qualification particulière dans l'assistance
aux médecins spécialistes
III. Programme de soins spécialisé (2)
courtesy of Pr. P. JANNE, CHU UCL Namur

CHU UCL NAMUR
IV. Réseau : avec qui doivent s’associer les hôpitaux avec et sans « soins de base » ?
chaque hôpital fait partie d'un ou de plusieurs réseaux « soins de l'AVC », et
au minimum du réseau « le + proche ».
prise en charge des patients:
1. si SMUR, le médecin de ce SMUR indique un hôpital « soins de base» ou d'un «soins spécialisé» AVC ,
comme l'hôpital le plus approprié
2. si le patient se trouve dans un hôpital, ou arrive aux urgences d'un hôpital ne disposant pas d'un
programme de soins de base / soins spécialisé, il est immédiatement transféré vers un hôpital doté
d'un programme de soins de base ou spécialisé
3. si le patient se trouve dans un hôpital qui n'est pas en mesure d'offrir les soins requis, l'hôpital contacte
un autre hôpital du réseau dont il fait partie ou le coordinateur médical du réseau
courtesy of Pr. P. JANNE, CHU UCL Namur

CHU UCL NAMUR
stroke management networks: which model ?
Primary Stroke Center [S1] Comprehensive Stroke Center [S2]
field triage [ ? scores ? ]
stroke ! 112
IV thrombolysis IV thrombolysis
thrombectomy

CHU UCL NAMUR

CHU UCL NAMUR
eligibility for acute revascularisation
Vanacker et al., Stroke 2016;47:1844-1849

CHU UCL NAMUR
eligibility for acute revascularisation
2014 2015 2016
N AVC 134 189 235
N thrombolyse 15 35 54
% thrombolyse 11,2% 18,5% 23,0%
N thrombectomie - 6 16
% thrombectomie - 3,2% 6,8%
Mont-Godinne, RAVC

CHU UCL NAMUR
acute stroke
Goyal et al. Ann Neurology 2015
“ the (endovascular)
management of
acute stroke is a
team sport ”
T
E
A
M
W
O
R
K

CHU UCL NAMUR
acute stroke management : fast track time is brain / chain of survival
© Prof. Markku Kaste Dptmt of Neurology Helsinki University Central Hospital

CHU UCL NAMUR
NOM DATE
PRENOM
DATE de NAISSANCE
PRE-ADMISSION [ SMUR ]
WAKE-UP STROKE / TIMING INCONNU :
Heure de l’AVC : …..H….. Vu bien pour la dernières fois à : …..H…..
(début des symptômes)
Retrouvé symptomatique à : …..H…..
Pré-notification à : …..H….. MACCS Neuro prévenu à …..H…..
Heure d’arrivée estimée : …..H…..
A l’ARRIVEE / ADMISSION [ URGENCES ] :
MACCS Neuro prévenu à ..…..H…….
2 voie d’entrées 18 G, une dans chaque bras
Prise de sang (coag + plaquettes + compatibilité) apportée au labo
Prendre dose Actilyse non-mélangée + pompe pour Actilyse + monitoring + transfert CT
Poids : …….. kg dose Actilyse® = 0.9 mg/kg (max 90 mg) : 10% bolus + 90% à la pompe/1h
Tension artérielle : ….. / ….. mm Hg si TA > 185 / 100 mm Hg Rydène
Fréquence cardiaque : …../min
Glycémie : ……….. mg/dl
Plaquettes : …………………………. 10³
INR : …………………….
Médicament anticoagulant ? OUI NON
Lequel ? ……………………. ? Dernière prise ? …..H…..
si nécessaire : GCS [Glasgow Coma Scale] : E …./4, V …./5, M …./6 = …. /15
NIHSS
CHECKLIST : contre-indication à la thrombolyse ?
CHECKLIST : indication de thrombectomie ?
N° 1 = APPELER le MACCS NEURO : 2215 - 2218 – 2219 / centrale

CHU UCL NAMUR

CHU UCL NAMUR

CHU UCL NAMUR
1. screen / identify
2. communicate
3. [ stabilise : if needed ]
4. prepare
5. transfer
6. monitor
acute stroke management : fast track

CHU UCL NAMUR
1. screen / identify
FAST algorithm “this is a stroke !”
@ patient’s / proxies call [ 112 notification ]
from ambulance / from the door of ER
2. communicate :
ASAP [ As Soon As Possible ]
the on-call [ trainee ] neurologist
the rest of the ER team
the CT-scan room
[ … anaesthesiology team / interventional neuro-RX ]
3. [ stabilise : if needed ]
acute stroke management : fast track

CHU UCL NAMUR
1. screen / identify
2. communicate :
3. [ stabilise : if needed ]
4. prepare : get the patient as ready as possible
time since stroke onset ? [ “last time seen well”? ]
contra-indications ?
current medications ?
weight ? get Actilyse® dose ready + prepare pump for 1h infusion
proxies ? [ informed consent ]
[ get 2 IV lines (18G) 1 dedicated to (potential) Actilyse® ]
stabilise blood pressure < 180/100 mm Hg
[ blood sampling (coag, platelets….) + glycaemia ]
acute stroke management : fast track

CHU UCL NAMUR
1. screen / identify
2. communicate :
3. [ stabilise : if needed ]
4. prepare
5. transfer :
please, do not abandon
your neurology trainees !
get ready to transfer CT / MRI / KT / Stroke Unit
get ready to transfer back
team transfer : at least 1 nursing mmbr
monitoring + Actilyse® dose + IV infusion pump + ….
acute stroke management : fast track

CHU UCL NAMUR
1. screen / identify
2. communicate :
3. [ stabilise : if needed ]
4. prepare
5. transfer
6. monitor
tight follow-up until patient discharged
stabilise blood pressure < 180/100 mm Hg
check for early neurological deterioration
monitor for orolingual angioedema
after IV r-tPA
acute stroke management : fast track

CHU UCL NAMUR
acute stroke : recanalization

CHU UCL NAMUR Centre Namurois de Neurologie - Octobre 2015 63
Goyal et al. Ann Neurology
2015
“ the (endovascular)
management of
acute stroke is a
team sport ”
T
E
A
M
W
O
R
K

Merci de votre attention
Yves Vandermeeren, MD, PhD
Service de Neurologie
Stroke Unit
www.chudinantgodinne.be

management of acute stroke in the emergency department
Pr. Yves Vandermeeren, MD, PhD
Neurology Department
Stroke Unit


CHU UCL NAMUR

CHU UCL NAMUR
thrombectomy
Campbell et al., Lancet Neurol 2015
acute stroke : recanalization

CHU UCL NAMUR
thrombectomy
Prabhakaran et al., JAMA 2015
acute stroke : recanalization
mRS = modified Rankin Scale, TICI = Thrombolysis in Cerebral Infarction. Dotted lines = 95% CIs.

CHU UCL NAMUR
pathophysiology of stroke
Moskowitz et al., Neuron 2010;67;181-198
cerebral hemodynamic
cerebral blood flow (CBF) autoregulation

CHU UCL NAMUR
pathophysiology of stroke ischemic stroke
Moskowitz et al., Neuron 2010;67;181-198

CHU UCL NAMUR
focal neurological symptoms consistent with the diagnosis of stroke
motor symptoms: weakness / clumsiness of one side of the body (hemiplegia / hemiparesis), or part of one side of the body
sensory loss: sensation on one side of the body, or part of one side of the body
aphasia: impairment / loss of linguistic abilities difficulties speaking, understanding conversation, reading or writing visuospatial neglect: usually on the L side & associated with L hemiplegia & hemianopia
visual disturbances: monocular blindness, hemianopia, quadrantanopia, bilateral blindness
with anosognosia
other focal symptoms, but only in the right context, usually with other focal symptoms
Cordonnier & Leys, Pract Neurol, 2008; 8: 263-272
– diplopia – rotational vertigo – acute unilateral hearing loss – acute amnesia
– dysphagia – ataxia – paraparesis or paraplegia – dysarthria
acute stroke : clinical diagnosis

CHU UCL NAMUR
stroke unit time is brain / chain of survival
stroke unit =
dedicated & geographically defined part of a [H]
taking care of stroke patients
specialized staff with multidisciplinary
expert approach to treatment & care
core disciplines :
medical (neurologists)
nursing
physiotherapy, occupational therapy, speech & language therapy
social workers
Langhorne et al. BMJ 1997; 314:1151

CHU UCL NAMUR
acute stroke : general management time is brain / chain of survival
glucose should be monitored corrected, if elevated
body T° should be monitored corrected, if elevated
monitoring electrolyte disturbances correction, if needed
secure airways & supply O2 to patients with severe acute stroke
do not treat hypertension in patients with ischemic stroke,
if they do not have critically elevated BP levels ( ≥ 185/110 mm Hg )
ESO-Guidelines for Management of Ischemic Stroke 2008

CHU UCL NAMUR
time is brain / chain of survival
do not treat hypertension in patients with ischemic stroke,
if they do not have critically elevated BP levels*
100 120 140 180 200 220 160
mortality / morbidity
syst BP (mm Hg)
*except IVT: < 185/110 mm Hg
”the optimal management of blood pressure in acute stroke remains unknown and
randomized trials are urgently required, of sufficient size and with sufficient power…...”
Bath et al., J Hypertens 2003;21:665-672
acute stroke : general management

CHU UCL NAMUR
stroke unit time is brain / chain of survival
1) acute stroke monitoring unit = at least 4 beds, 24-hour continuous monitoring :
- ECG
- BP
- O2 saturation
- T°
2) post-acute stroke unit
most patients initially admitted to the monitoring unit until stabilisation (min 24 h),
transfer to the post-acute stroke unit beds
continuous inflow of new patients : swift patients transfers
Thijs, Peeters, Dewindt, Hemelsoet, De Klippel, Laloux, Redondo, Cras, De Deyn, Desfontaines, Brouns, De Raedt, Van Landegem, Vandermeeren, Vanhooren. ANB 2009; 109:247-251
stroke unit = a dedicated, geographically defined ward within the hospital where the
target population is admitted

CHU UCL NAMUR
acute stroke time is brain / chain of survival
permanent access to :
ECG (monitoring)
doppler & duplex ultrasonography
CT-scan within 30 min after admission
cardiac examinations ( cardiac sources of embolisation ?)
imaging confirmatory tests for stenosis of vessels & brain MRI
ICU around the clock
stroke unit =
Thijs, Peeters, Dewindt, Hemelsoet, De Klippel, Laloux, Redondo, Cras, De Deyn, Desfontaines, Brouns, De Raedt, Van Landegem, Vandermeeren, Vanhooren. ANB 2009; 109:247-251

CHU UCL NAMUR
acute stroke time is brain / chain of survival
Weir et al.,
Int J Stroke 2007;2;201-207
stroke unit =

CHU UCL NAMUR
1. screen / identify FAST : “this is a stroke”
2. communicate : the rest of the ER team + the on-call [ trainee ] neurologist
3. [ stabilise : if needed ]
4. prepare : get the patient as ready as possible
5. transfer : get ready to transfer CT / MRI / KT / Stroke Unit
6. monitor : tight follow-up until patient discharged
acute stroke management : fast track

CHU UCL NAMUR
acute stroke time is brain / chain of survival
stroke unit =
monitoring
basic holter
BP
O2 - sat.
respiration
T°
special TC - Doppler
embolus - detection
EEG
central breathing patterns (e.g.
sleep apnea)

CHU UCL NAMUR
acute stroke time is brain / chain of survival
stroke unit =
evidence-based medicine (EBM):
- 17% 1 year mortality
- 25% death & dependency
- 24% death & institutional care
benefits not limited to any subgroup
- male & female
- old & young patients
- mild, moderate & severe strokes
Langhorne et al. BMJ 1997; 314:1151

CHU UCL NAMUR
acute stroke time is brain / chain of survival
stroke unit
Candelise et al., Lancet 2007;369;299-305
probability of death / being disabled
(OR 0.81, 95% CI 0.72–0.91; p=0.0001)
conventional ward (n= 6.636)
stroke unit (n=4.936)
surv
ival
(%
)

CHU UCL NAMUR
acute stroke time is brain / chain of survival
stroke unit
Candelise et al., Lancet 2007;369;299-305
favours Stroke Unit favours conventional ward

CHU UCL NAMUR
orolingual angioedema after IV r-tPA
O’Carroll et al. Neurohospitalist 2015
Begin examining the tongue 20 min before the IV r-tPA infusion is complete & repeat several times
until 20 min after r-tPA infusion
Look for any signs of unilateral or bilateral tongue enlargement
If angioedema is suspected immediately
discontinue r-tPA infusion
administer diphenhydramine (Benadryl) 50 mg IV
administer ranitidine 50 mg IV or famotidine 20 mg IV
If tongue continues to enlarge after the above steps have been completed then
administer methylprednisolone (Solu-Medrol) 80 to 100 mg IV
If there is any further increase in angioedema
administer epinephrine 0.1% 0.3 mL SQ or by nebulizer 0.5 mL
consult ENT/anesthesiology or the appropriate in-house service STAT for possible emergency
cricotomy/tracheostomy or fiberoptic nasotracheal intubation if oral intubation fails
If the tongue is large, but oral intubation is possible perform orotracheal intubation STAT
If tongue is too large for orotracheal intubation perform fiberoptic nasotracheal intubation
If severe stridor with impending airway obstruction perform tracheostomy

CHU UCL NAMUR
acute stroke management of ischemic stroke
antithrombotic therapy
aspirin (ASA)
300 mg at once & then 75–150 mg daily prevents 15 dependencies / deaths per
1000 patients treated
because of the large number of patients who can receive ASA, this small
individual effect provides a reasonable benefit in terms of public health
ASA should not be started until 24 hours after any thrombolysis
unfractionated or low-molecular weight heparins (LMWH)
do not provide any overall benefit because the decreased early ischemic
recurrences are counterbalanced by haemorrhagic transformations
there is no reason to recommend heparin routinely during the acute stage of
ischemic stroke, even in patients with atrial fibrillation (AF)
Cordonnier & Leys, Pract Neurol, 2008; 8: 263-272

CHU UCL NAMUR
thrombolysis
0 - 3 h time is brain
3 - 4.5 h
> 4.5 h
time is brain
… time is still brain
acute stroke : recanalization

CHU UCL NAMUR
thrombolysis multimodal recanalisation
i.v. thrombolysis
i.a. thrombolysis
bridging ( i.v. i.a. )
mechanical thrombectomy
( sonothrombolysis )
? hypothermia ?
? neuro-protection ? X
acute stroke : recanalization

CHU UCL NAMUR
thrombolysis
79 years-old lady stroke : 09:30 sudden left hemiplegia, hemi-hypoesthesia, homonymous hemianopia + dysarthria, drowsiness admited : 10:45 MRI : 11:45
acute stroke : recanalization

CHU UCL NAMUR
acute stroke thrombolysis
tPA 60 mg i.v. 2:30 h. occlusion TB : tPA 10 mg
stent VD 4:00 h.

CHU UCL NAMUR
thrombolysis
acute stroke : recanalization

CHU UCL NAMUR
thrombectomy
acute stroke : recanalization

CHU UCL NAMUR
thrombolysis
Chen et al. Nat Rev Neurol 2010;6: 256-265
patients with stroke aged ≥ 80 years treated with iv-rtPA :
mortality risk X 3
less favourable outcomes @ 3 months
risk of symptomatic ICH = similar in both age groups (young / old)
older patients tend to benefit from such treatments, despite the low rate of
administration of thrombolytic therapy to the elderly
ongoing Third International Stroke Trial (IST-3) : no upper age limit
acute stroke : recanalization

CHU UCL NAMUR
thrombolysis
adjusted survival curves for 30-day stroke fatality by age group
Saposnik et al., Stroke 2008;39: 2310-2317
survival adjusted by
gender
co-morbidities
most responsible provider
hospital location
ICU admission
age n
< 60 3.581
60 - 69 4.505
0 - 79 8.419
> 80 10.171
acute stroke : recanalization

CHU UCL NAMUR © Pr. P. Janne

CHU UCL NAMUR
Soins de l'accident vasculaire cérébral (AVC)
19 AVRIL 2014. - Arrêté Royal fixant les normes d'agrément pour le réseau `soins de l'accident vasculaire cérébral' Source : SANTE PUBLIQUE, SECURITE DE LA CHAINE ALIMENTAIRE ET ENVIRONNEMENT
Publication : 08-08-2014 Entrée en vigueur : 18-08-2014
http://www.ejustice.just.fgov.be/cgi_loi/change_lg.pl?language=fr&la=F&cn=2014041980&table_name=loi
© Pr. P. Janne

CHU UCL NAMUR
Sommaire
I. De quoi s’agit-il ?
II. Programme de base AVC
III. Programme spécialisé AVC
IV. Réseau
© Pr. P. Janne

CHU UCL NAMUR
I. De quoi s’agit-il ? (1)
tout hôpital doit approuver un Protocole AVC et le diffuser en interne.
deux types de programmes de soins sont possibles (& cumulables):
1. programme de soins de base « soins aigus de l'AVC » (NIV.1)
2. programme de soins spécialisés
« soins de l‘AVC aigu impliquant des procédures invasives » (NIV.2)
procédures neurochirurgicales & endovasculaires (neuroRxI)
© Pr. P. Janne

CHU UCL NAMUR
II. Programme de base « soins de l'AVC aigu »
critères pour le programme de base (NIV.1) :
1. infrastructure
2. expertise & effectifs médicaux et non médicaux requis
A. encadrement médical
1. 3 neurologues, (+ permanence)
2. 1 médecin spécialiste en physiothérapie
3. encadrement infirmier : au moins 1 ETP bachelier ou infirmier gradué ayant une compétence
attestée & actualisée avec au moins 5 années d'expérience en soins neurovasculaires, lequel
surveille l'unité en permanence. Par tranche entamée supplémentaire de 6 patients
hospitalisés, les soins infirmiers sont assurés par 1 ETP infirmier supplémentaire.
B. autre encadrement : kinésithérapeute, ergothérapeute, logopède, diététicien, psychologue,
assistant social ou infirmier social
© Pr. P. Janne

CHU UCL NAMUR
III. Programme de soins spécialisé (1)
critères pour le programme spécialisé (NIV.2):
groupe cible & activités : , R\, suivi & neuro-revalidation
nature & contenu des soins : procédures endovasculaires & neurochirurgicales +
prévention 2aire précoce chez les patients atteints d'un AVC aigu
infrastructure & éléments environnementaux requis (sur site) :
1. TDM ou IRM de perfusion cérébrale disponible 24 h sur 24 et 7 js/7.
2. minimum 2 salles d’angiographie par soustraction digitalisée (DSA) affectées exclusivement au
programme de soins pour la radiologie diagnostique & interventionnelle équipée de détecteurs
à panneau plat (= salles modernes);
3. disponibilité permanente d'une salle d'op. pour des interventions neurochirurgicales urgentes;
4. + SMUR agréé, + Unité USI agréée, +…
© Pr. P. Janne

CHU UCL NAMUR
expertise & effectifs médicaux et non médicaux requis
encadrement médical :
2 neurochirurgiens
1 radiologue interventionnel responsable de l'organisation
appelable en permanence
+ 1 anesthésie disponible à tout moment dans l'hôpital.
encadrement infirmier : avec compétence acquise et actualisée, et au moins 3 années d'expérience
en angiographie.
autre : 1 technicien à temps plein à l'hôpital, titulaire d'une qualification particulière dans l'assistance
aux médecins spécialistes
© Pr. P. Janne
III. Programme de soins spécialisé (2)

CHU UCL NAMUR
IV. Réseau : avec qui doivent s’associer les hôpitaux avec et sans « soins de base » ?
chaque hôpital fait partie d'un ou de plusieurs réseaux « soins de l'AVC », et
au minimum du réseau « le + proche ».
prise en charge des patients:
1. si SMUR, le médecin de ce SMUR indique un hôpital « soins de base» ou d'un «soins spécialisé» AVC ,
comme l'hôpital le plus approprié
2. si le patient se trouve dans un hôpital, ou arrive aux urgences d'un hôpital ne disposant pas d'un
programme de soins de base / soins spécialisé, il est immédiatement transféré vers un hôpital doté
d'un programme de soins de base ou spécialisé
3. si le patient se trouve dans un hôpital qui n'est pas en mesure d'offrir les soins requis, l'hôpital contacte
un autre hôpital du réseau dont il fait partie ou le coordinateur médical du réseau
© Pr. P. Janne

CHU UCL NAMUR

CHU UCL NAMUR

CHU UCL NAMUR 104
Thrombectomie: Technique
Indications :
Démonstration d’un(e) thrombus/embole artériel intracrânien en imagerie (Angio-)CT ou IRM. AVC carotidien : < 6 heures AVC basilaire : < 12 heures
Critères d’inclusion :
1. Pas de réponse clinique (çàd : score NIHS diminuant d’au moins 2 points) 1h après le début d’une thrombolyse IV au tPA (« bridging »).
2. Occlusion ACM M1 ou M2. 3. Occlusion carotidiennne interne niveau segment T. 4. Occlusion basilaire. 5. Contre-indication à une thrombolyse IV (?)
… selon évaluation du rapport bénéfice/risque
Technique : En 2015: « Stent retriever » vs « Thrombo-aspiration » (Penumbra®)
• sous AL > AG – abord AFC (ou huméral) • +/- associé à une thrombolyse IV ou IA ?

CHU UCL NAMUR
Thrombectomie intra-cérébrale par « Stent-Retriever »
(ex: Solitaire®, Trevo®…)

CHU UCL NAMUR Centre Namurois de Neurologie - Octobre 2015
Thrombectomie intra-cérébrale par « thrombo-aspiration » (Penumbra®)

CHU UCL NAMUR
modified Rankin Scale (mRS)
the Rankin scale is a global outcomes rating scale for post-stroke patients (Rankin, 1957)
subjective grades based on level of independence with reference to pre-stroke activities
mRS description
6 dead
5 severe disability; bedridden, incontinent, requiring constant nursing care & attention
4 moderately severe disability; unable to walk without assistance & unable to attend to own bodily needs without assistance
3 moderate disability; requiring some help, but able to walk without assistance
2 slight disability; unable to carry out all previous activities, but able to look after own affairs without assistance
1 no significant disability despite symptoms; able to carry out all usual duties & activities
0 no symptoms at all
Centre Namurois de Neurologie - Octobre 2015 107

CHU UCL NAMUR
thrombectomie : les récents succès
Centre Namurois de Neurologie - Octobre 2015
MR CLEAN, NEJM Jan 2015
A Randomized Trial of Intra-arterial Treatment for Acute Ischemic Stroke
ESCAPE, NEJM Feb 2015
Randomized Assessment of Rapid Endovascular Treatment of Ischemic Stroke

CHU UCL NAMUR
thrombectomie : les récents succès
Centre Namurois de Neurologie - Octobre 2015
EXTEND-IA, NEJM Feb 2015
Endovascular Therapy for Ischemic Stroke with Perfusion-Imaging Selection
REVASCAT, NEJM April 2015
Thrombectomy within 8 Hours after Symptom Onset in Ischemic Stroke
Stent-Retriever Thrombectomy after Intravenous t-PA vs. t-PA Alone in Stroke
SWIFT-PRIME, NEJM April 2015

CHU UCL NAMUR
thrombectomie : les récents succès
Centre Namurois de Neurologie - Octobre 2015
Campbell et al., Lancet Neurol 2015

CHU UCL NAMUR
thrombectomie : les récents succès
Centre Namurois de Neurologie - Octobre 2015
Prabhakaran et al., JAMA 2015

CHU UCL NAMUR

CHU UCL NAMUR
Mr MP, 61 ans
filière de soins AVC aigu, révision des cas : n° 1
facteurs de risque vasculaire : hypertension traitée hyperlipémie traitée maladie coronarienne
antécédents neuro-cardiovasculaires : cardiologiques : maladie coronarienne neurologiques : aucun
traitement de prévention vasculaire : aspirine Belsar 40 mg Lipitor 10 mg
Centre Namurois de Neurologie - Octobre 2015 113

CHU UCL NAMUR
NIH Stroke Scale (NIHSS)
a measure of the severity of symptoms associated with cerebral impacts
used as a
quantitative measure of neurological deficit post-stroke
Centre Namurois de Neurologie - Octobre 2015 114

CHU UCL NAMUR
‒ heure de l’alerte : 06h00 lever normal, aphasie & hémiplégie D brutales
‒ PIT sur place : 06h10
‒ heure d’arrivée aux Urgences MG : 07h32
‒ door-to-scan time = 19 min
‒ door-to-needle time = 40 min
‒ door-to-KT time = 131 min
‒ score NIHSS admission = 15
(hémiplégie D, aphasie, héminégligence)
‒ score NIHSS post IV-rTPA = 15
filière de soins AVC aigu, révision des cas : n° 1
Mr MP, 61 ans
Centre Namurois de Neurologie - Octobre 2015 115

CHU UCL NAMUR Centre Namurois de Neurologie - Octobre 2015 116
AngioCT Aorte Willis INDISPENSABLE !

CHU UCL NAMUR Centre Namurois de Neurologie - Octobre 2015
AngioCT Aorte Willis INDISPENSABLE !

CHU UCL NAMUR

CHU UCL NAMUR Centre Namurois de Neurologie - Octobre 2015

CHU UCL NAMUR Centre Namurois de Neurologie - Octobre 2015

CHU UCL NAMUR
filière de soins AVC aigu, révision des cas : n° 1
Mr MP, 61 ans
‒ score NIHSS admission = 15 [ hémiplégie D, aphasie, héminégligence ]
‒ score NIHSS post IV-rTPA = 15
‒ score NIHSS post-KT = 4 [ door-to-recanalisation time = 173 min ]
‒ score NIHSS @ 24 h = 0
‒ score NIHSS @ discharge = 0
independent, discharge @ home
‒ score NIHSS @ 3 months = 0 [ discret tr. de la coordination fine ]
‒ mRS @ 3 months = 1 [ qlqs difficulté écriture & attentionnelles ]
Centre Namurois de Neurologie - Octobre 2015 121

CHU UCL NAMUR
filière de soins AVC aigu, révision des cas : n° 1
Mr MP, 61 ans
‒ score NIHSS admission = 15 [ hémiplégie D, aphasie, héminégligence ]
‒ score NIHSS post IV-rTPA = 15
‒ score NIHSS post-KT = 4 [ door-to-recanalisation time = 173 min ]
‒ score NIHSS @ 24 h = 0
‒ score NIHSS @ discharge = 0
independent, discharge @ home
‒ score NIHSS @ 3 months = 0 [ discret tr. de la coordination fine ]
‒ mRS @ 3 months = 1 [ qlqs difficulté écriture & attentionnelles ]
Centre Namurois de Neurologie - Octobre 2015 122

CHU UCL NAMUR

CHU UCL NAMUR
filière de soins AVC aigu, révision des cas : n° 2
facteurs de risque vasculaire : hypertension hyperlipémie traitée
antécédents neuro-cardiovasculaires : cardiologiques : arythmie non précisée neurologiques : aucun
traitement de prévention vasculaire : aspirine Prareduct 40 mg 1x/jour Bisoprolol 5 mg 1x/jour Lorazépam 2.5 mg 1x/jour
Mme TC, 67 ans
Centre Namurois de Neurologie - Octobre 2015 124

CHU UCL NAMUR
‒ heure de l’alerte : 10h15 chute brutale, hémiplégie D & aphasie
‒ SMUR Libramont / transfert
‒ heure d’arrivée aux Urgences MG : 12h33
‒ door-to-scan time = 13 min
‒ door-to-needle time = 32 min
‒ door-to-KT time = 165 min
‒ score NIHSS admission = 18
(hémiplégie droite et aphasie)
‒ score NIHSS post IV-rTPA = 18
filière de soins AVC aigu, révision des cas : n° 2
Mme TC, 67 ans
Centre Namurois de Neurologie - Octobre 2015 125

CHU UCL NAMUR Centre Namurois de Neurologie - Octobre 2015

CHU UCL NAMUR
AngioCT Aorte Willis INDISPENSABLE !

CHU UCL NAMUR Centre Namurois de Neurologie - Octobre 2015

CHU UCL NAMUR Centre Namurois de Neurologie - Octobre 2015
ACA
ACI
ACoP
ACM ACA
ACI ACoP
ACM Thrombus

CHU UCL NAMUR
filière de soins AVC aigu, révision des cas : n° 2
Mme TC, 67 ans
‒ score NIHSS admission = 18 [ hémiplégie droite et aphasie ]
‒ score NIHSS post IV-rTPA = 18
‒ score NIHSS post-KT = / [ door-to-recanalisation time = 235 min ]
‒ score NIHSS @ 24 h = 13
‒ score NIHSS @ discharge = 4
in-patient neuro-rehabilitation (6 weeks)
‒ score NIHSS @ 6 months = 3 [ ataxie, hémihypoesthésie, ptt dysphasie ]
‒ mRS @ 6 months = 2 [ ptt dysphasie, écriture laborieuse ]
Centre Namurois de Neurologie - Octobre 2015 130

CHU UCL NAMUR
several thrombectomy RCTs : premature closing (results +++++)
CTA : collaterals +++ / perf-CT : collateral status will become a key info for thrombectomy decision (good colaterals = better outcome)
outcome clot length (cut-off = 8 mm)
drip & ship
prepare a full stroke KT kit (incl. stent-retriever), ready in a dedicated space
NNT ~ 4 !!! [ 2,6 – 6 ]
sub-analyses of the recent thrombectomy RCTs : general anesthesia (GA) worse than simple/no sedation in all trials, GA was worse than conscious sedation
aspiration should be tried 1st (large recanalisation rate), then stent-retrievers
acute stroke : recanalization